Apocriene en Eccriene carcinomen van de huid
Inleiding
Apocrien en eccriene carcinomen van de huid zijn zeer zeldzame tumoren. Slechts circa 0,01% van de huidmaligniteiten valt onder deze subgroep. Apocriene en eccriene carcinomen van de huid gaan uit van zweetklieren en zijn primaire huidtumoren; ze vormen een heterogene groep en hebben elk een verschillende histopathologie. Er bestaan ook huidmetastasen van apocriene en eccriene tumoren, deze vallen buiten dit zorgpad.
Het is een heterogene groep waar niet veel (grote) datasets van zijn, gerapporteerde recidief- en metastasekansen hebben derhalve vaak een brede spreiding. In Tabel 1 een overzicht van de apocriene en eccriene carcinomen zoals die zijn geclassificeerd in de WHO (5e editie). In tabel 2 de meest voorkomende subtypes:
Tabel 1. WHO classificatie van maligne apocriene en eccriene tumoren.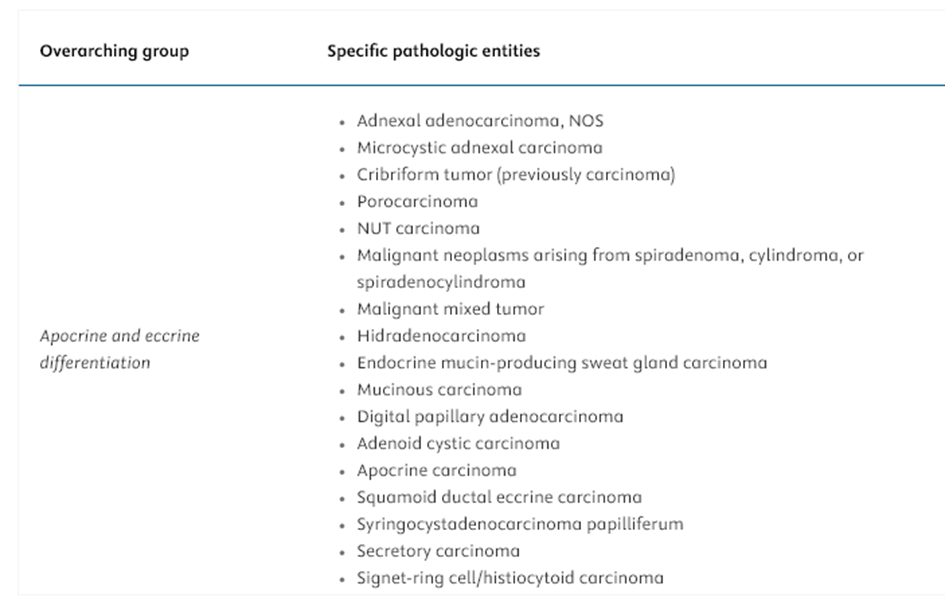
Tabel 2. Kenmerken van de iets vaker voorkomende maligne apocrien en eccriene tumoren.
| Type | Lokaal agressief | Metastasering | Meest voorkomende lokatie |
| Microcysteus adnexcarcinoom | ++ | <1% | Hoofd/Hals |
| Porocarcinoom | +/- | 10-20% (regionaal en op afstand) | Benen en Hoofd/Hals |
| Mucineus carcinoom | + | 6% | Gelaat (oogleden), scalp, axilla |
| Hidradenocarcinoom | + | 6% | Hoofd/Hals |
| Digitaal papillair adenocarcinoom | ++ | 15-30% (regionaal, long) | Extremiteiten (m.n. acraal) |
| Adnexaal adenocarcinoom, NOS | +/- | onbekend | Hoofd/Hals, romp |
| Maligne tumor uit spiradenoom, cylindroom, of spiradenocylindroom | +/- | onbekend | Hoofd/Hals (ook externe gehoorgang) |
| Apocrien carcinoom | +/- | 40-70% (meest regionaal) | Axilla, scalp, extremiteiten |
In algemene zin zijn apocriene en eccriene huidmaligniteiten lokaal agressief en hebben een hoge recidiefkans na conventionele excisie. Dit geldt voor sommige subtypen meer dan voor andere (o.a. microcysteus adnexcarcinoom). Sommige subtypes hebben kans om te metastaseren, de hoogste kans hierop bij porocarcinoom, digitaal papillair adenocarcinoom en apocrien carcinoom.
Stadiering
In de 8e AJCC/UICC stadiering is er een aparte stadiering voor adnexale maligniteiten van de huid en van de oogleden.
Multidisciplinair overleg (MDO)
Deelname studies
Om de zorg voor patiënten met eccriene carcinomen van de huid verder te verbeteren, wordt gestreefd naar deelname aan wetenschappelijke onderzoek, zowel klinische studies als translationele studies.
Verwijzing en triage
Het zorgpad eccrien carcinoom van de huid is zo opgezet dat de verwijzer in verschillende fases van de ziekte een patiënt kan verwijzen.
- Patiënten met een voor maligniteit verdachte huidlaesie of een reeds bevestigde huidmaligniteit worden, door de huisarts of door een medisch specialist, verwezen naar de polikliniek dermatologie.
- Het risicoprofiel van de patiënt wordt in kaart gebracht als onderdeel van de anamnese bij het eerste polibezoek.
- Diagnostiek gebeurt inclusief totale lichaamsinspectie. Van tenminste alle verdachte laesies wordt een foto gemaakt en opgeslagen in het EPD. Een diagnostisch huidbiopt wordt -indien nodig- afgenomen en palpatie van de locoregionale lymfeklieren wordt verricht.
- De uitslag van het histopathologisch onderzoek wordt na circa twee weken met de patiënt besproken.
- Patiënten met een hoog risico op huidmaligniteiten hebben verdere controles bij de dermatoloog.
- Directe chirurgische behandeling (excisie, Breuninger of Mohs chirurgie). In dit geval wordt de verwijzing beoordeeld door een dermato-oncoloog en indien mogelijk direct gepland voor chirurgie.
- Overname diagnostiek en behandeling door de dermatologie. In dit geval zal de patiënt op een dermato-oncologie spreekuur beoordeeld worden, indien wenselijk gezamenlijk met de plastisch chirurg of hoofdhals chirurg.
- Overname diagnostiek en behandeling door de hoofdhals oncologie of oncologische chirurgie.
Histopathologisch onderzoek van de primaire tumor dient altijd plaats te vinden. Indien elders een (huid)biopt is afgenomen zal deze z.n. opgevraagd worden ter revisie in het Erasmus MC.
Aanvullend beeldvormend onderzoek kan bestaan uit de onderstaande onderzoeken en is in principe alleen aangewezen indien er verdenking is op diepe invasie, subklinische uitbreiding of (ter uitsluiting van) metastasen:
- CT of MRI locoregionaal: op indicatie ter beoordeling van botaantasting of lokale invasie
- Echografie ter uitsluiting locoregionale metastasen
- CT thorax/abdomen: ter uitsluiting afstandsmetastasen
Screening naar metastasen is bij de meeste subtypen niet standaard aangewezen gezien de lage a priori kans, behalve bij het porocarcinoom, digitaal papillair adenocarcinoom en het apocrien carcinoom waarbij een reële kans op metastasering is. Een echografie van de regionale lymfeklieren is de eerste stap, eventueel aangevuld met CT-thorax/abdomen. Indien er grote, complexe of morbide chirurgie overwogen wordt, is het wel zinnig voorafgaand te screenen op eventuele metastasen, dit geldt voor alle tumoren die een potentieel metastaserisico hebben.
Therapie
Afhankelijk van de grootte, het subtype, de lokalisatie en het stadium van de tumor zal een voorstel gedaan worden voor behandeling. De behandeling is erop gericht de tumor volledig te verwijderen (R0) d.m.v. conventionele excisie of micrografisch gecontroleerde chirurgie. Voor het digitaal papillair adenocarcinoom zal een partiele amputatie van de aangedane digitus vaak aangewezen zijn. Voor het microcysteus adnexcarcinoom heeft micrografisch gecontroleerde chirurgie de voorkeur gezien de vaak aanwezige subklinische uitbreiding en daardoor het hoge recidiefpercentage na conventionele excisie. Bij een niet radicale operatie van de tumor kan aanvullende radiotherapie overwogen worden. Bij preoperatief reeds bekende inoperabele tumoren kan primair radiotherapie worden overwogen. Bij gemetastaseerde ziekte zal gekeken moeten worden of patiënt in aanmerking kan komen voor een eventuele systemische therapie al dan niet in studieverband.
Follow-up
De follow-up is afhankelijk van de stagering, de uitkomst van de behandeling en het subtype. Bij een laag risico op recidief en/of metastasering houden we het laag-risico PCC schema aan en bij een hoog risico op recidief en/of metastasering het hoog-risico schema. In principe is routinematige beeldvorming in de follow-up niet aangewezen.
Contact in spoedgevallen
In spoedgevallen kan de patiënt contact opnemen met de hoofdbehandelaar. Indien dit de dermatologie betreft kan tijdens kantooruren gebeld worden met de polikliniek dermatologie 010-7040110. Buiten kantooruren kan via de Spoedeisende Hulp contact gezocht worden met de dienstdoende dermatoloog via het algemene telefoonnummer van het Erasmus MC 010-7040704.
