(Sub)cutaan leiomyosarcoom
Atypical intradermal smooth muscle neoplasm (voorheen cutaan leiomyosarcoom)
Oppervlakkige gladde spierceltumoren zijn zeldzame huidtumoren, zij beslaan slechts 2-3% van alle huidsarcomen en komen het meest solitair voor op oudere leeftijd. Deze tumoren ontstaan uit de spiercellen rondom haarfollikels (musculus arrector pili), alveolaire of dartos spiercellen. De tumoren komen het meest voor op de extremiteiten, torso en het hoofd en zijn vaak pijnlijke erythemateus tot bruine nodi. De prognose is uitstekend wanneer de tumor beperkt blijft tot de dermis en deze geheel verwijderd wordt. Dit is de reden dat deze tegenwoordig worden aangeduid met “atypical intradermal smooth muscle neoplasm” en niet als maligne worden beschouwd, zelfs als er sprake is van atypie en mitosen. Differentiaal diagnostisch moet in dat geval een metastase van een leiomyosarcoom elders, bijvoorbeeld de uterus, worden overwogen. Wanneer er wel betrokkenheid is van de subcutis, is het risico op metastasering en recidief laag. Histologische gradering is hierbij niet van prognostische waarde.
Denk bij patiënten met multipele maligniteiten aan de mogelijkheid van een tumorsyndroom. Bij multipele leiomyomen bijvoorbeeld aan de mogelijkheid van HRLCC syndroom. EBV geassocieerde smooth muscle tumoren (bij immuunsuppressie ) zijn ook beschreven.
Diagnostiek
Histopathologisch onderzoek vindt plaats voor het vaststellen van de diagnose. Aanvullend beeldvormend onderzoek is doorgaans niet nodig bij de cutane tumoren.
Behandeling en follow-up
De behandeling is erop gericht de tumor volledig operatief te verwijderen (R0) d.m.v. conventionele excisie of micrografisch gecontroleerd. De leiomyosarcomen die voornamelijk in de subcutis zijn gelokaliseerd dienen behandeld te worden als een weke delen leiomyosarcoom. Na de volledige verwijdering van een cutane tumor is geen routinematige follow-up geïndiceerd.
Subcutaan leiomyosarcoom
Wanneer de tumor zijn oorsprong vindt in de subcutis dan dient deze beschouwd en behandeld te worden als een wekedelen leiomyosarcoom. Indien er metastasering optreedt, is dit hematogeen en in de meeste gevallen naar de longen.
Diagnostiek
Histopathologisch onderzoek van de primaire tumor dient altijd plaats te vinden. Indien elders een (huid)biopt is afgenomen zal deze opgevraagd worden ter revisie in het Erasmus MC.
Aanvullend beeldvormend onderzoek kan bestaan uit de onderstaande onderzoeken en is in principe alleen aangewezen indien er sprake is van de dieper gelegen subcutane variant:
CT of MRI locoregionaal: op indicatie ter beoordeling van botaantasting of lokale invasie
CT thorax: ter uitsluiting afstandsmetastasen.
Stadiering subcutaan leiomyosarcoom AJCC classificatie (8e editie, 2018)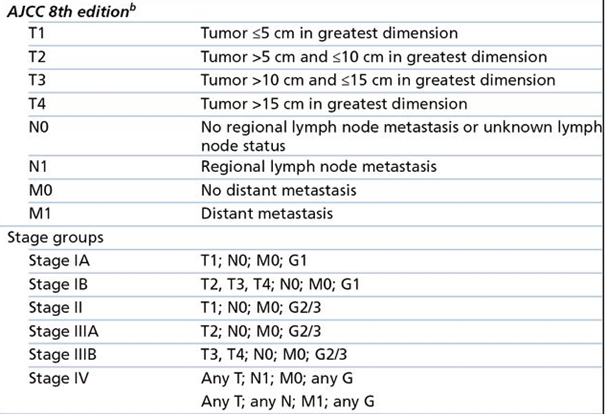
Multidisciplinair overleg (MDO)
Tijdens elk MDO sarcomen nemen in ieder geval onderstaande specialisten deel:
- Oncologisch chirurg
- Internist-oncoloog
- Radiotherapeut-oncoloog
- Radioloog en/of nucleair geneeskundige
- Patholoog
Tijdstip MDO Sarcomen Erasmus MC: elke vrijdag 14.00-15.00
Deelname studies
Om de zorg voor patiënten met cutaan en subcutaan leiomyosarcoom verder te verbeteren, wordt gestreefd naar deelname aan wetenschappelijke onderzoek, zowel klinische studies als translationele studies.
Verwijzing en triage
Het zorgpad cutaan en subcutaan leiomyosarcoom is zo opgezet dat de verwijzer in verschillende fases van de ziekte een patiënt kan verwijzen.
- Patiënten met een voor maligniteit verdachte huidlaesie worden, door met name de huisarts, verwezen naar de polikliniek dermatologie.
- Het risicoprofiel van de patiënt wordt in kaart gebracht als onderdeel van de anamnese bij het eerste polibezoek.
- Diagnostiek gebeurt inclusief totale lichaamsinspectie. Van tenminste alle verdachte laesies wordt een foto gemaakt en opgeslagen in het EPD. Een diagnostisch huidbiopt wordt -indien nodig- afgenomen en palpatie van de locoregionale lymfeklieren wordt verricht.
- De uitslag van het histopathologisch onderzoek wordt na circa twee weken met de patiënt besproken.
- Patiënten met een hoog risico op huidmaligniteiten hebben verdere controles bij de dermatoloog.
- Indien het een tertiaire verwijzing betreft kunnen patiënten verwezen worden voor:
- Directe chirurgische behandeling (meestal Mohs chirurgie). In dit geval wordt de verwijzing beoordeeld door een dermato-oncoloog en indien mogelijk direct gepland voor Mohs chirurgie.
- Overname diagnostiek en behandeling door de dermatologie. In dit geval zal de patiënt op een dermato-oncologie spreekuur beoordeeld worden, indien wenselijk gezamenlijk met de plastisch chirurg of hoofdhals chirurg.
- Overname diagnostiek en behandeling door de hoofdhals oncologie of oncologische chirurgie.
Therapie
De behandeling is erop gericht de tumor volledig operatief te verwijderen (R0) d.m.v. conventionele excisie of micrografisch gecontroleerd. Bij het niet radicaal kunnen krijgen van de operatie kan postoperatieve radiotherapie overwogen worden. Bij inoperabele tumoren kan radiotherapie en bij gemetastaseerde ziekte kan systemische therapie overwogen worden.
Follow-up
Coördineer de opvolging vanuit een expertisecentrum. Follow-up is in principe 6-maandelijks gedurende de eerste 5 jaar, daarna op indicatie. Verricht een baseline MRI (postoperatief) gevolgd door follow-up middels klinisch onderzoek en een X Thorax.
Informatievoorziening patiënten
Naast de informatie die de patiënten ontvangen op de spreekuren, is er ook informatie te vinden op de website van het Erasmus MC.
